تعریف
منوراژی یک اصطلاح پزشکی برای دورههای قاعدگی با خونریزی سنگین غیرطبیعی و یا طولانیمدت است. اگرچه خونریزی قاعدگی سنگین بطور رایج در میان زنان یائسه نگرانکننده است اما اغلب زنان آنقدر خون از دست نمیدهند که در دسته بیماران منوراژی طبقهبندی شوند.
وقتی منوراژی داشته باشید، هر دوره قاعدگی آنقدر باعث از دست رفتن خون، اسپاسم و گرفتگی عضلات میشود که دیگر نمیتوانید به فعالیتهای معمول زندگی ادامه دهید. اگر خونریزی قاعدگی چنان سنگین باشد که از رسیدن به پریود وحشتزده میشوید، با دکتر صحبت کنید. درمانهای موثر بسیاری برای منوراژی وجود دارد.

علایم منوراژی
علایم
علایم و نشانههای منوراژی عبارتند از:
- آغشتگی یک یا چند نوار بهداشتی یا تامپون به خون در هر ساعت برای چندین ساعت متوالی
- نیاز به استفاده از محافظ بهداشتی دولایه برای کنترل جریان قاعدگی
- نیاز به بیداری وسط خواب برای تغییر محافظ بهداشتی در طول شب
- خونریزی برای مدت بیش از یک هفته
- بیرون دادن لخته خون همراه با جریان قاعدگی برای بیش از یک روز
- محدود کردن فعالیتهای روزانه به دلیل جریان قاعدگی سنگین
- علایم کمخونی مانند خستگی مفرط یا تنگی نفس
چه زمانی باید به دکتر مراجعه کنید
قبل از معاینه پزشکی بعدی، در شرایط زیر درخواست کمکهای پزشکی کنید:
- وقتی خونریزی واژینالی آنقدر سنگین باشد که حداقل یک پد یا تامپون در هر ساعت تا بیش از چند ساعت مصرف کنید
- خونریزی بین دورهها و یا خونریزی واژینال نامنظم
- هر گونه خونریزی واژینال پس از یائسگی
در برخی از موارد، علت خونریزی قاعدگی سنگین ناشناخته است، اما شرایط خاصی ممکن است موجب منوراژی شود. علتهای رایج عبارتند از:
- عدم تعادل هورمونی: در هر چرخه قاعدگی طبیعی، تعادل بین هورمونهای استروژن و پروژسترون به تنظیم انباشت پوشش داخلی رحم (آندومتر) میپردازد که در طول قاعدگی فرو میریزد. اگر عدم تعادل هورمونی رخ دهد، آندومتر بیش از حد رشد میکند و در نهایت به شکل خونریزی قاعدگی سنگین فرو میریزد.
- اختلال عملکرد تخمدان: اگر تخمدانها هیچ تخمکی در طول چرخه قاعدگی آزاد نکنند (عدم تخمکگذاری)، بدن همانند چرخه قاعدگی طبیعی دیگر هورمون پروژسترون تولید نخواهد کرد. این امر منجر به عدم تعادل هورمونی و منوراژی میشود.
- فیبروئیدهای رحمی: این تومور غیرسرطانی (خوشخیم) رحمی در طول سالهای باروری بروز میکند. فیبروئید رحمی ممکن است موجب خونریزی قاعدگی سنگینتر و یا طولانیتر از حد طبیعی شود.
- پولیپ: غدههای کوچک خوشخیم در دیواره رحم (پولیپ رحم) شاید موجب خونریزی قاعدگی سنگین یا طولانیمدت شوند. پولیپ رحم اغلب در زنان سنین باروری به دنبال افزایش میزان هورمون رخ میدهد.
- آدنومیوز: این وضعیت زمانی رخ میدهد که غدد آندومتر در عضلات رحم فرو میروند و اغلب باعث خونریزی شدید و قاعدگی دردناک میشوند. آدنومیوز به احتمال زیاد در صورتی بروز میکند که زنی میانسال با چند بار تجربه زایمان باشید.
- دستگاه درونرحمی (IUD): منوراژی به اثر جانبی استفاده از دستگاه داخل رحمی غیرهورمونی برای کنترل تولد میگویند. هنگامی که دستگاه درونرحمی علت خونریزی باشد، باید برداشته شود.
- عوارض بارداری: یک پریود سنگین و دیرهنگام شاید به دلیل سقط جنین باشد. با این حال، اگر خونریزی در زمان معمول قاعدگی رخ دهد، علتش بعید است که سقط جنین باشد. حاملگی خارج رحمی (کاشت تخمک بارور در لوله فالوپ به جای رحم) نیز شاید منجر به منوراژی شود.
- سرطان: به ندرت، سرطان رحم، سرطان تخمدان و سرطان گردن رحم موجب خونریزی میشوند.
- اختلالات خونریزی ارثی. برخی از اختلالات انعقاد خون، مانند بیماری فون ویلبراند (بیماری که در آن یک فاکتور مهم انعقادی خون دچار کمبود یا اختلال میشود)، میتواند خونریزی غیرطبیعی قاعدگی ایجاد کند.
- داروها: برخی داروها، از جمله داروهای ضدالتهاب و ضدانعقاد، میتواند به خونریزی قاعدگی سنگین یا طولانیمدت منجر شود.
- سایر ناراحتیهای بالینی: شمار دیگری از بیماریها از جمله بیماری التهابی لگن (PID)، مشکلات تیروئید، اندومتریوز و بیماری کبدی یا کلیوی، ممکن است با منوراژی همراه شوند.
منوراژی اغلب به دلیل عدم تعادل هورمونی است که باعث قاعدگی بدون تخمکگذاری میشود. در یک چرخه طبیعی، آزادشدن تخم از تخمدان موجب تحریک تولید هورمون پروژسترون در بدن میشود؛ یعنی هورمون زنانهای که دورههای قاعدگی را منظم نگه میدارد. زمانی که هیچ تخمکی آزاد نشود، پروژسترون ناکافی موجب خونریزی قاعدگی سنگین میشود.

دستگاه درون رحمی غیر هورمونی و منوراژی
چرخههای قاعدگی بدون تخمکگذاری در میان دو گروه سنی جداگانه زیر بسیار شایع هستند:
- دختران نوجوانی که به تازگی عادت ماهانه را آغاز کردهاند. دختران به ویژه در سال اول پس از نخستین تجربه قاعدگی درمعرض چرخههای قاعدگی بدون تخمکگذاری قرار میگیرند.
- زنان مسنتر که به یائسگی نزدیک میشوند. زنان سنین ۴۰ تا ۵۰ ساله در معرض خطر تغییرات هورمونی قرار میگیرند که منجر به چرخه بدون تخمکگذاری میشود.
خونریزی بیش از حد یا طولانیمدت قاعدگی میتواند به ناراحتیهای بالینی دیگر منجر شود، از جمله:
- کمخونی فقر آهن: در این نوع کمخونی شایع، میزان هموگلوبین اُفت میکند؛ یعنی مادهای که سلولهای قرمز خون را قادر به حمل اکسیژن به بافتها میکند. هموگلوبین پایین ممکن است از آهن ناکافی ناشی شود.
منوراژی شاید میزان آهن را آنقدر کاهش دهد که خطر ابتلا به کمخونی فقر آهن بیشتر شود. علائم و نشانههای این بیماری شامل پوست رنگپریده، ضعف و خستگی است. اگرچه رژیم غذایی نقش مهمی در کمخونی فقر آهن بازی میکند، ولی مشکل به خاطر دورههای قاعدگی سنگین پیچیدهتر میشود.
در بیشتر موارد، کمخونی خفیف است اما حتی کمخونی خفیف هم میتواند باعث ضعف و خستگی شود. کمخونی متوسط تا شدید نیز میتواند موجب تنگی نفس، ضربان قلب سریع، سبکی سر و سردرد گردد.
- درد شدید: همراه با خونریزی قاعدگی سنگین، ممکن است با گرفتگیهای قاعدگی دردناک (دیسمنوره) روبرو شوید. گاهی گرفتگی عضلات مرتبط با منوراژی آنقدر شدید میشوند که به دارو و یا عمل جراحی نیاز پیدا میکنید.
اگر دورههای قاعدگی آنقدر سنگین شوند که روال زندگی را محدود کنند، باید با دکتر یا ارائهدهنده مراقبتهای بهداشتی وقت ملاقات بگذارید.
در اینجا برخی اطلاعات مفید ارائه میشود تا برای قرار ملاقات با دکتر آماده شوید و بدانید چه انتظاراتی باید از دکتر داشته باشید.
کارهایی که میتوانید انجام دهید
برای آمادگی پیش از ملاقات پزشکی:
- اگر دستورالعملهایی برای پیش از ملاقات وجود دارد، بخواهید. دکتر ممکن است برای پیگیری چرخه قاعدگی در تقویم سوالاتی بپرسد تا به مدت آنها و میزان سنگینی خونریزی پی ببرد.
- هر گونه علایم بیماری و مدت بروز آنها را یادداشت کنید. علاوه بر تعداد و حجم هر دوره قاعدگی، به دکتر در مورد علائم دیگر که به طور معمول در زمان دوره رخ میدهد، مانند حساسیت پستان، گرفتگیهای قاعدگی و یا درد لگن بگویید.
- اطلاعات شخصی کلیدی را یادداشت کنید، از جمله استرس اخیر یا هر گونه تغییر اخیر در زندگی. این عوامل میتواند چرخه قاعدگی را تحت تاثیر قرار دهد.
- فهرستی از اطلاعات پزشکی کلیدی خود تهیه کنید، از جمله ناراحتیهای بالینی دیگر که برایشان در حال درمان هستند و همینطور داروها، ویتامینها یا مکملهایی که مصرف میکنید.
- سوالاتی که باید از دکتر بپرسید یادداشت کنید تا از مدت ملاقات به بهترین وجه بهرهمند شوید.
برای منوراژی، برخی از سوالات اساسی که باید از دکتر بپرسید عبارتند از:
- آیا دورههای قاعدگی من بطور غیرطبیعی سنگین هستند؟
- آیا به آزمایشات خاصی نیاز دارم؟
- چه شیوه درمانی خاصی پیشنهاد میدهید؟
- آیا هیچ گونه عوارض جانبی همراه با این شیوه درمان وجود دارد؟
- آیا هر یک از این درمانها بر توانایی من برای بارداری تاثیر خواهد گذاشت؟
- آیا تغییر در سبک زندگی میتواند به مدیریت علائم بیماری کمک کند؟
- آیا علائم بیماری به مرور زمان تغییر خواهد کرد؟
در طول ملاقات پزشکی، از پرسیدن هیچ سوالی که به ذهنتان خطور میکند دریغ نکنید.
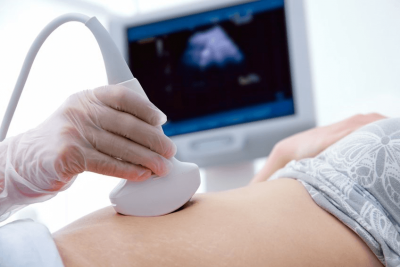
شیوه تشخیص منوراژی
چه انتظاراتی باید از پزشک داشته باشید
دکتر به احتمال زیاد تعدادی از سوالات زیر را خواهد پرسید:
- آخرین دوره قاعدگیتان چه زمانی آغاز شد؟
- در چه سنی شروع به قاعدگی کردید؟
- دورههای قاعدگیتان به مرور زمان چگونه تغییر کردهاند؟
- آیا در طول چرخه قاعدگی حساسیت به لمس پستان و یا درد لگن دارید؟
- دورههای قاعدگیتان چه مدتی طول میکشند؟
- در طول عادت ماهانه، هر چند وقت یکبار باید تامپون را عوض کنید؟
- آیا در طول دوره عادت ماهانه دچار دل درد شدید میشوید؟
- آیا در طول دوره عادت ماهانه دچار خستگی مفرط میشوید؟
- چقدر ورزش میکنید ؟
- آیا وزن بدنتان به تازگی تغییر کرده است؟
- آیا به تازگی استرس قابل توجه و یا مشکل عاطفی داشتهاید؟
- آیا از نظر جنسی فعال هستید؟
- آیا قرص ضد بارداری مصرف میکنید؟
- آیا سابقه خانوادگی برای اختلالات خونریزی دارید؟
- آیا علائم بیماری بر توانایی عملکردیتان تأثیر گذاشته است؟ برای مثال، آیا تا به حال به خاطر دوره قاعدگی از مدرسه یا محل کار غیبت کردهاید؟
- آیا تحت درمان قرار دارید و یا اخیرا برای ناراحتی بالینی دیگری درمان شدهاید؟
همزمان چه کارهایی میتوانید انجام دهید
در مدتی که منتظر روز ملاقات پزشکی هستید، با اعضای خانواده خود بررسی کنید که آیا هیچ یک از بستگان مبتلا به اختلالات خونریزی تشخیص داده شده یا نه. علاوه بر این، درباره تعداد و مقدار خونریزی در طول هر ماه یادداشتبرداری کنید. برای پیگیری حجم خونریزی، تعداد تامپونهایی را بشمارید که در طول یک دوره قاعدگی به طور متوسط مصرف میکنید.
دکتر به احتمال زیاد در مورد تاریخچه پزشکی و چرخه قاعدگی سوالهایی خواهد پرسید. ممکن است از شما خواسته شود که روزهای خونریزی و بدون خونریزی را یادداشت کنید، به اضافه جریان چقدر سنگین و مقدار محفاظت بهداشتی برای مهار آن چقدر بود.
دکتر معاینه جسمی انجام خواهد داد و شاید یک یا چند آزمایش و یا روش زیر را توصیه کند:
- آزمایشهای خون: نمونه ای از خونتان شاید از لحاظ کمبود آهن (کمخونی) و شرایط دیگر مانند اختلالات تیروئید یا اختلالات انعقادی خون بررسی گردد.
- تست پاپ اسمیر: در این آزمایش، سلولها از دهانه رحم جمعآوری میشوند و از لحاظ عفونت، التهاب و یا تغییرات احتمالی منجر به سرطان بررسی میگردند.
- بیوپسی آندومتر: دکتر ممکن است از بافت داخل رحم نمونهبرداری کند تا توسط پاتولوژیست بررسی شود.
- سونوگرافی: این روش تصویربرداری از امواج صوتی برای تولید تصاویری از رحم، تخمدان و لگن بهره میبرد.
بر اساس نتایج حاصل از آزمون اولیه، دکتر شاید آزمایشهای بیشتری توصیه کند:
- سونوهیستروگرام: در طول این آزمایش، مایعی از راه واژن و دهانه رحم به درون لوله رحم تزریق میشود. دکتر سپس با استفاده از سونوگرافی به دنبال مشکلاتی در پوشش رحم خواهد گشت.
- هیستروسکوپی: این معاینه شامل قرار دادن یک دوربین کوچک درون واژن و دهانه رحم است که به دکتر فرصتی میدهد تا به داخل رحم نگاه کند.
پزشکان تنها بعد از رد کردن احتمال سایر اختلالات قاعدگی، ناراحتیهای بالینی و یا داروهای خاصی که علل احتمالی بروز و یا وخامت این وضعیت هستند، با اطمینان منوراژیت را تشخیص دهند.
درمان ویژه برای منوراژی بر اساس چندین عامل صورت میگیرد، از جمله:
- سلامت کلی و تاریخچه پزشکی
- علت و شدت بیماری
- میزان تحمل برای داروهای خاص و روشهای درمانی
- احتمال این که حجم خونریزی در دورههای قاعدگی به زودی کمتر خواهد شد
- برنامه باروری آینده
- اثر ناراحتی بالینی بر روال زندگی
- نظرات و ترجیحات شخصی
دارودرمانی برای منوراژی عبارتند از:
- مکملهای آهن: اگر دچار کمخونی هم باشید، دکتر ممکن است توصیه کند که به طور منظم مکمل آهن مصرف کنید. اگر سطح آهن کم باشد اما هنوز دچار کمخونی نشده باشید، شاید لازم باشد مصرف مکملهای آهن را شروع کنید قبل از اینکه واقعاً دچار کمخونی شوید.
- داروهای ضدالتهابی غیراستروئیدی(NSAIDs) . این داروها مانند ایبوپروفن (ادویل، موترین IB، غیره) و یا ناپروکسن، به کاهش میزان از دست رفتن خون قاعدگی کمک میکنند. NSAIDها دارای این مزیت هستند که درد ناشی از گرفتگیهای قاعدگی (دیسمنوره) را تسکین میدهند.
- اسید ترانکسامیک: اسید ترانکسامیک (Lysteda) به کاهش خونریزی قاعدگی کمک میکند و لازم است تنها در زمان خونریزی مصرف شود.
- قرصهای ضدبارداری: گذشته از فراهم آوردن کنترل بارداری، قرصهای ضدبارداری میتوانند به تنظیم چرخه قاعدگی و کاهش خونریزی قاعدگی بیش از حد یا طولانیمدت کمک کنند.
- پروژسترون خوراکی: هنگامی که هورمون پروژسترون برای ۱۰ روز یا بیشتر از هر چرخه قاعدگی مصرف شده باشد به بهبود تعادل هورمونی و کاهش منوراژی کمک خواهد کرد.
- دستگاه درونرحمی هورمونی (میرنا): این دستگاه درونرحمی نوعی پروژسترون به نام لوونورژسترول آزاد میکند که پوشش رحم را نازک میکند و جریان خون قاعدگی، گرفتگی و اسپاسم را کاهش میدهد.

درمان منوراژی توسط مکمل های آهن
اگر به خاطر مصرف داروهای هورمونی دچار منوراژی شدهاید، به همراه دکتر باید این بیماری را با تغییر و یا متوقف کردن روند درمان برطرف کنید.
در صورتی ممکن است به درمان جراحی برای منوراژی نیاز پیدا کنید که دارو درمانی ناموفق بوده باشد. گزینههای درمانی عبارتند از:
- اتساع و کورتاژ (D&C): در این روش، دکتر دهانه رحم را باز میکند و سپس بافتی از پوشش رحم را با مکش یا خارش بیرون آورد تا خونریزی قاعدگی کاهش یابد. اگرچه این روش رایج است و اغلب خونریزی حاد یا فعال را باموفقیت درمان میکند، ولی درصورت عود منوراژی به مراحل اضافی D&C نیاز پیدا خواهید کرد.
- آمبولیزاسیون شریان رحمی: در مورد زنانی که منوراژی به خاطر فیبروئید ایجاد میشود، هدف از این روش کوچکسازی هر گونه فیبروئید در رحم با مسدود کردن شریانهای رحمی و قطع جریان خون است.
در طول آمبولیزاسیون سرخرگ رحمی، جراح یک کاتتر را به میان شریان بزرگ در ران (شریان فمورال) میفرستد و آن را به شریانهای رحمی هدایت میکند تا در آنجا رگ خونی به میکروسفرهای پلاستیکی تزریق شود.
- فرسایش سونوگرافی متمرکز: مشابه آمبولیزاسیون شریان رحمی، فرسایش سونوگرافی متمرکز نیز خونریزی ناشی از فیبروئید را از طریق کوچکسازی فیبروئیدها درمان میکند. این روش از امواج فراصوت برای تخریب بافت فیبروئیدی بهره میگیرد. هیچ برشی برای این عمل جراحی نیاز نیست.
- میومکتومی: در این عمل جراحی، فیبروم رحم برداشته میشود. بسته به اندازه، تعداد و محل فیبروئیدها، جراح شاید تصمیم بگیرد میومکتومی را از طریق عمل باز شکم، از طریق چند برش کوچک (لاپاروسکوپی)، و یا از طریق گردن رحم و مهبل (واژن) انجام دهد.
- فرسایش اندومتر: با بهرهگیری از فنون مختلف ، دکتر به طور دائم پوشش رحم را (آندومتر) از بین میبرد. پس از فرسایش اندومتر، بسیاری از زنان با دورههای قاعدگی بسیار سبکتر روبرو خواهند شد. بارداری پس از فرسایش اندومتر میتواند سلامت فرد را در معرض خطر قرار دهد، زیرا باید تا زمان یائسگی از داروهای پیشگیری از بارداری مطمئن یا دائمی مصرف کنید.
- برداشتن آندومتر: در این عمل جراحی، پوشش رحم از طریق حلقه سیم الکتریکی برداشته میشود. هر دو فرایند فرسایش اندومتر و برش آندومتر برای زنانی سودمند خواهند بود که خونریزی قاعدگی بسیار سنگین دارند. بارداری پس از این روش توصیه نمیشود.
- هیسترکتومی: هیسترکتومی (جراحی برای برداشتن رحم و گردن رحم) به عمل دائمی میگویند که باعث نازایی و پایان دورههای قاعدگی میشود. هیسترکتومی تحت بیهوشی انجام میشود و نیاز به بستری دارد. حذف تخمدان (برداشتن تخمدان دوطرفه) ممکن است موجب یائسگی زودرس شود.
به جز هیسترکتومی، این اقدامات جراحی معمولا به صورت سرپایی انجام میشوند. اگرچه شاید به بیهوشی عمومی نیاز باشد، این احتمال وجود دارد که کمی بعد در همان روز به خانه ترخیص شوید.
هنگامی که منوراژی نشانهای از ناراحتیهای دیگر مانند تیروئید باشد، شیوه درمان معمولا به دورههای سبکتر منجر میشود.